チックにはさまざまな併発症が報告されています。
しかも、受け入れがたいですが、高率に合併すると言われています。
「どれくらいの確率でいつ頃合併するのか?」
「どのような併発症があるのか?」
「どのような症状・特徴があるのか?」
「どのような治療があるのか?」
非常に気になるところですので、今回はADHDをはじめとした、チックの併発症・合併症についてまとめてみました。
チックの併発症とは?
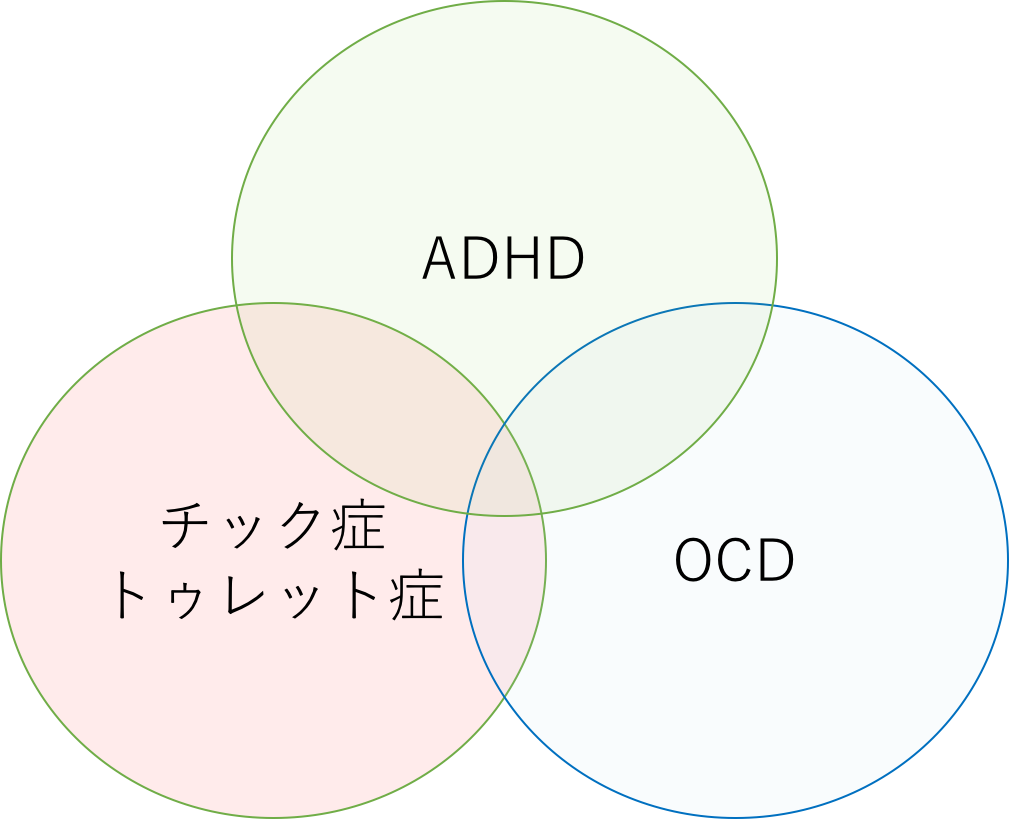
チックの併発症には以下のものが報告されています。
- 注意欠陥多動症(ADHD:Attention-Deficit/Hyperactivity Disorder)
- 強迫性障害(OCD:Obsessive-Compulsive Disorder)
- うつ・不安障害
- 攻撃性(怒り発作)
- 学習障害
- 自閉スペクトラム症
- 知的障害
中でもADHD、OCDの合併が、チックの重症度と比例する、つまり、これらを合併しているほどチックは重症になりやすいという報告1)があります。
チックが改善してもこれらが残るということもあり、重要な合併症・併発症と言えます。
併発症はいつ頃発症することが多いのか?
これらの併発症がいつ頃発症することが多いのでしょうか。
- ADHDの発症はチック症の平均3年前に発症
- OCDの発症はチック症の平均3年後に発症
し、いずれも様々な程度で成人期まで持続すると言われています7)。
チック・トゥレット症と併発症に対する治療の基本
併発症を認める場合、何に対して重きを置いて治療するのかが重要となります。
チック・トゥレット症も併発症も軽症の場合
この場合は、薬物治療の対象とはならず、
- 家族ガイダンス
- 心理教育
- 環境調整
といった非薬物療法が治療の基本となります。
チック・トゥレット症が重症で、併発症が軽症の場合
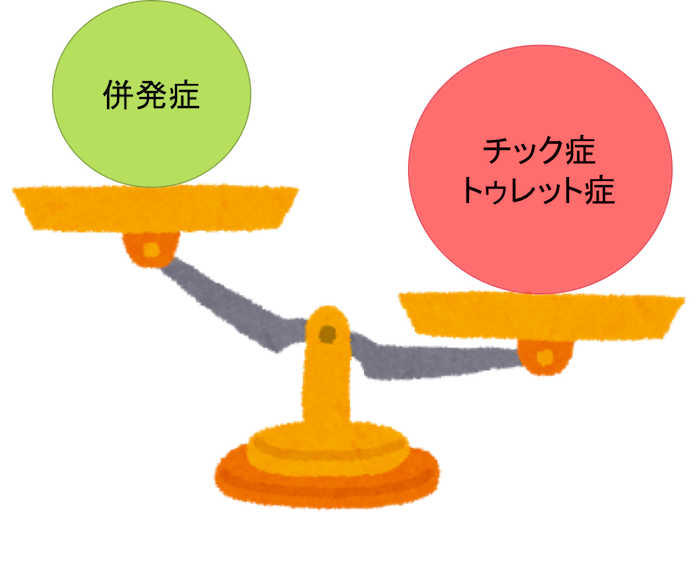
この場合は、非薬物療法に加えて、必要に応じてチック・トゥレット症に対する薬物治療(抗精神病薬(アリピプラゾールを第一選択とすることが多い))を行うことがあります。
チック・トゥレット症が軽症で、併発症が重症の場合
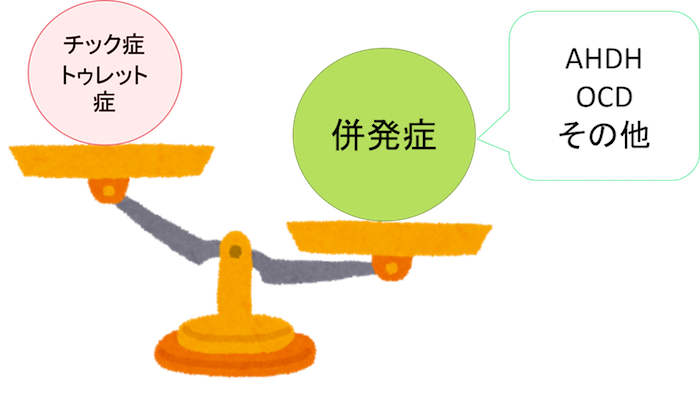
この場合は、併発症を考慮した非薬物療法に加えて、必要に応じて、併発症の種類に合わせた薬物治療を行うことがあります。
チック・トゥレット症も併発症も重症の場合
この場合は、積極的な非薬物療法に加えてチック・トゥレット症と併発症のどちらがより生活に支障をきたしているかを整理して、優先順位をつけて治療を行なっていきます。
注意欠陥多動症(ADHD:Attention-Deficit/Hyperactivity Disorder)
トゥレット症とADHDの併発の報告としては、
- 紹介患者を対象とした研究で小児・青年の60-90%にADHDを併発していたという報告2)
- 5-18歳の41名のうち11名(27%)にADHDを併発していたという報告3)
- 6-11歳の21名のうち8名(38%)にADHDを併発していたという報告4)
があります。
治療の基本としては、家族ガイダンス、心理教育、環境調整です。
ADHDを併発するチック・トゥレット症の薬物療法
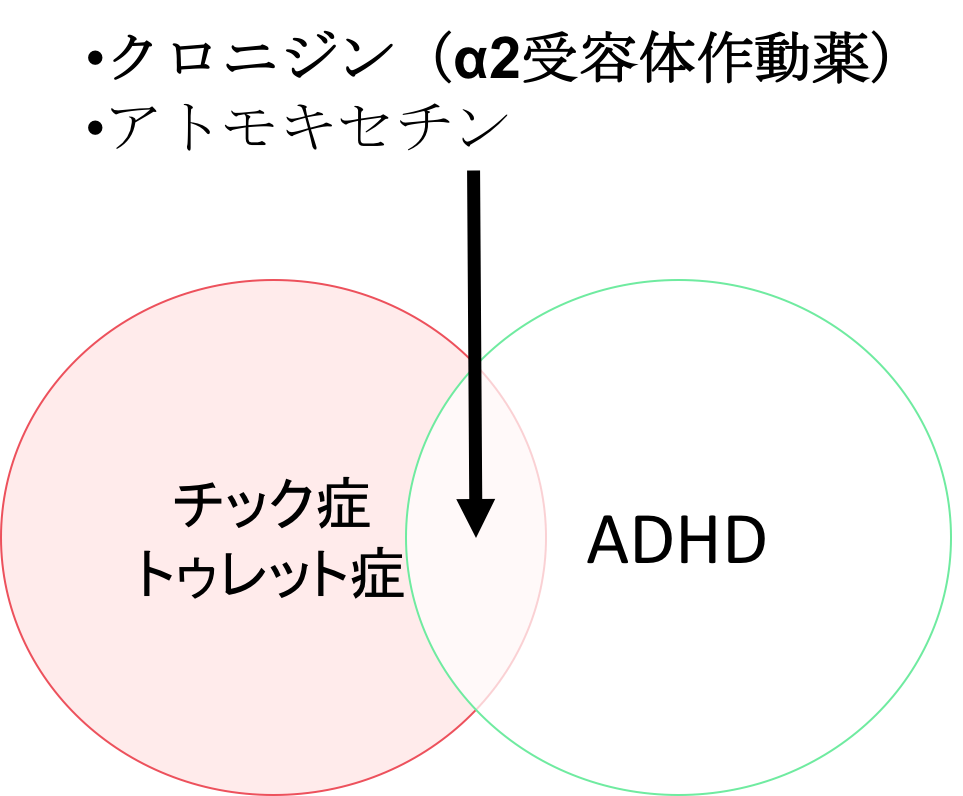
ADHDを併発するチック・トゥレット症の薬物療法としては、
- クロニジン(α2受容体作動薬)
- グランファン(α2受容体作動薬):2017年6月発売。
- アトモキセチン(選択的ノルアドレナリン再取り込み阻害薬)
が挙げられます。
ただし、クロニジンは保険適用外であるため、まずアトモキセチンを用いて、効果が不十分な時にクロニジンを用いることが提案されています5)。
またこれらの薬剤はADHDを伴わないチックに対しては効果が乏しいと言われています。
このうちADHDに対して保険適用を得ているのはアトモキセチンです。
この他に中枢神経刺激薬であるメチルフェニデートも保険適用となっていますが、チック症を伴うADHDの場合、チックの症状がむしろ悪くなることが報告されており、使用禁忌とされているので注意が必要です。
副作用は?
アトモキセチンの副作用としては、食欲不振があります。
強迫性障害(OCD:Obsessive-Compulsive Disorder)
チック、トゥレット症とOCDの併発の報告としては、
- 児童青年期のOCDの20-38%に一過性もしくは慢性チック・トゥレット症を合併、生涯有病率は26-58%である6)。
と報告されています。
さらに、
- OCDがある人に生涯チック、トゥレット症を合併する割合は、若年者ほど高い6)
と報告されています。
また、チック、トゥレット症の併存症として高いADHD、OCDの次に、強迫スペクトラム障害の中の身体集中反復行動症を高率に合併すると報告されています6)。
OCDを併発するチック・トゥレット症の薬物療法
OCDを併発するチック・トゥレット症の薬物療法としては、
- OCDのみの場合にも有効とされるフルボキサミン(SSRI:Selective Serotonin Reuptake Inhibitors セロトニン再取り込み阻害薬)
が挙げられます。
効果が不十分な場合はここに抗精神病薬を併用します。
- ハロペリドール
- リスペリドン
- アリピプラゾール
といった薬剤が用いられます。
とくに、難治性のOCDに対してアリピプラゾール単剤治療が有効であったという報告もあり今後注目されています9)。
副作用は?
フルボキサミンの副作用として注意しなければならないのが、賦活症候群(ふかつしょうこうぐん)であり、とくに薬剤を使い始めたときや量を増やした時に起こることがあります。
具体的には、
- 不安・焦燥
- 易刺激性
などが出現するため、子供に使う場合には注意深く使う必要があります9)。
他の併発症
他の併発症については、特異的な薬物治療の明らかなエビデンス(証拠)はなく、状況に合わせて薬剤を使っていくことになります。
うつ状態・不安障害については、
- 抗精神病薬
- 抗うつ薬
- 漢方薬
- 気分安定薬
- 抗てんかん薬
といった薬剤の中が用いられることがあります。
また、怒り発作については、
- 抗精神病薬
- 漢方薬
- 気分安定薬
- 抗てんかん薬
などが用いられます。
最後に
チック・トゥレット症の併発症及びその治療についてまとめました。
とくに重要な合併症が、ADHDとOCDであり、どちらを合併するかで用いる治療薬なども異なります。
ただし、併発症は複数合併することもあるため、
- 何を合併しているのか
- どのようにして治療していくのか
については非常に専門的な判断が必要です。
また治療の基本はあくまで非薬物治療であり、薬物治療は重症のチック・トゥレット症がある場合もしくは重症の併発症がある場合に限ります。
何をターゲットとして治療を行うのかは人により異なりますので、薬物治療を行う場合は担当医とよく話し合い、副作用についても十分注意の上で使用することが大事です。
1)Child Psychiatry Hum Dev. 2017 Mar 13. doi: 10.1007/s10578-017-0718-z.
2)Adv Neurol 85:57-77,2001
3)Neurology 38:472-475,1988
4)Adv Neurol 99:184-190,2006
5)注意欠如・多動症-ADHD-の診断・治療ガイドライン第4版P183-186
6)精神科治療学32巻、P301-307,2017年
7)こころの科学No194/7-2017 P74 8)P63 9)P66

